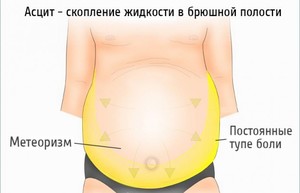
 Асцит, возникающий при циррозе печени — это накопление жидкости в брюшной полости и, как следствие, застой крови, а также повышение давления в венах, увеличение объема живота. При этом асцит не является самостоятельной патологией, а выступает как осложнение цирроза, усугубляющее течение заболевания и в значительной степени ухудшающее прогнозы на выздоровление.
Асцит, возникающий при циррозе печени — это накопление жидкости в брюшной полости и, как следствие, застой крови, а также повышение давления в венах, увеличение объема живота. При этом асцит не является самостоятельной патологией, а выступает как осложнение цирроза, усугубляющее течение заболевания и в значительной степени ухудшающее прогнозы на выздоровление.
Асцит при циррозах печени — не такое уж редкое явление. Согласно статистике, асцит возникает у 50% больных на протяжении 10 лет, после подтверждения диагноза «цирроз печени».
Продолжительность жизни у пациентов с водянкой при циррозах печени
Нужно понимать, что сам асцит крайне редко становится причиной гибели больного. А потому прогнозы на выживаемость зависят в большей мере от течения основного процесса.
Так, существуют следующие данные:
 При компенсированных формах цирроза, что сопровождается асцитом, пациент может прожить более десяти лет, так как основные функции органа сохраняются.
При компенсированных формах цирроза, что сопровождается асцитом, пациент может прожить более десяти лет, так как основные функции органа сохраняются.- Без пересадки органа при декомпенсированной форме недуга с асцитом лишь 20% пациентов проживут более пяти лет.
- Больше чем половина пациентов погибает в течение первого года при развитии у них рефрактерной (то есть устойчивой к терапии) форме патологии, с часто возникающими рецидивами.
Также следует учитывать:
- какой образ жизни ведет больной;
- насколько адекватной является назначенная терапия;
- своевременность прокола брюшной стенки;
- правильность приема мочегонных средств и так далее.
Иногда выполнение данных условий помогает пожить пациентам более 10 лет. Но чаще асцит считают неблагоприятным прогностическим признаком, вследствие которого половина пациентов погибает в течение 2-х лет.
Причины появления асцита при циррозах печени
Основной причиной возникновения асцита является цирроз. Почему же развивается данное осложнение?
А происходит это вследствие таких процессов:
 При развитии заболевания происходит массовая гибель гепатоцитов. Данный процесс запускает механизм избыточной регенерации тканей органа, приводящий к формированию узлов, что состоят из разросшихся печеночных клеток. Строение подобных узлов иное, нежели у нормальных печеночных тканей, а потому циркуляция крови в органе нарушается, кроме того, пережимается воротная вена. Все это приводит к накоплению жидкости (асциту).
При развитии заболевания происходит массовая гибель гепатоцитов. Данный процесс запускает механизм избыточной регенерации тканей органа, приводящий к формированию узлов, что состоят из разросшихся печеночных клеток. Строение подобных узлов иное, нежели у нормальных печеночных тканей, а потому циркуляция крови в органе нарушается, кроме того, пережимается воротная вена. Все это приводит к накоплению жидкости (асциту).- Еще одной причиной развития данного осложнения является формирование фиброзной ткани на месте нормальных гепатоцитов. И чем больше разрастание фиброзной ткани, тем ниже функциональные способности органа, в результате чего развивается его недостаточность и снижается уровень белков крови, что, в свою очередь, приводит к понижению онкотического давления кровяной плазмы и выходу ее из сосудов в брюшную полость.
- Вследствие потери плазмы общее количество крови (циркулирующей по сосудам) понижается. На это организм реагирует, запуская целый ряд процессов, одним из которых является увеличение выброса альдостерона. Этот гормон задерживает в организме натрий и жидкость. В итоге гидростатическое давление повышается, что еще больше усугубляет асцит.
- Данные изменения ведут к повышению нагрузки на сердце, в результате чего развивается сердечная недостаточность, приводящая к еще большему увеличению объема накапливаемой в брюшной полости жидкости.
Клинические проявления асцита
В случаях, когда в животе накапливается небольшое количество жидкости, жалоб пациенты практически никогда не предъявляют.
Но при дальнейшем развитии заболевания возникают следующие признаки асцита:
 Живот увеличивается в объеме. Всего за несколько дней он может достичь внушительных размеров. Кожа живота становится гладкой, могут появиться розовые полоски, вены расширены. При положении больного стоя, живот немного свисает вниз, а в положении лежа имеет характерные для асцита очертания — «лягушачий живот».
Живот увеличивается в объеме. Всего за несколько дней он может достичь внушительных размеров. Кожа живота становится гладкой, могут появиться розовые полоски, вены расширены. При положении больного стоя, живот немного свисает вниз, а в положении лежа имеет характерные для асцита очертания — «лягушачий живот».- Пациенты жалуются на быстрый набор массы, дискомфорт либо боль в животе.
- У таких пациентов при осмотре обнаруживают симптом флюктуации (то есть колебания жидкости внутри брюшной полости).
- Вследствие давления на диафрагму скопившейся жидкости, возникают дыхательные нарушения и снижается объем легких, что проявляется одышкой, учащением дыхания и нехваткой кислорода, кашлем и цианозом (посинением) губ. Причем, наиболее ярко подобные нарушения проявляются в горизонтальном положении пациента, а потому он старается сидеть либо стоять, опираясь на возвышение.
- Вследствие давления на желудок, больные отмечают более скорое насыщение меньшими порциями, появление чувства тяжести, отрыжки, изжоги и вздутие живота. Иногда возникает рвота непереваренной едой, вследствие пережатия кишечника. Со стороны последнего часто имеют место: диарея/запоры, кишечная непроходимость, рвота желчью либо кишечным содержимым.
- При асците часто возникают проблемы и в мочевыводящей системе, что проявляется пиелонефритами (в результате чего может подниматься температура), циститами и частыми позывами к мочеиспусканию.
- Затрудненный отток лимфы приводит к отекам ног.
- При осмотре пупок больного впячен вперед и достаточно часто имеет место пупочная грыжа.
Первые клинические проявления обнаруживаются, когда объем жидкости достигает 1 литра, а максимальное количество скопившейся жидкости может равняться 25 литрам. Однако до появления первых признаков асцита пациентов беспокоят симптомы основной патологии (то есть цирроза): болезненные ощущения в районе правого подреберья, утомляемость, слабость.
Как вылечить асцит при циррозе печени
После того как диагноз «асцит» подтвержден, доктора приступают к его терапии, однако учитывая, что данная нозология является осложнением цирроза, то лечение направлено прежде всего на устранение основной патологии.
Медикаментозная терапия включает назначение следующих средств:
 Синтетические гепатопротекторы. Например, кислота урсодезоксихолевая, что защищает печень от воздействия желчных кислот, восстанавливает кровоток, понижает количество холестерина, предотвращает гибель гепатоцитов.
Синтетические гепатопротекторы. Например, кислота урсодезоксихолевая, что защищает печень от воздействия желчных кислот, восстанавливает кровоток, понижает количество холестерина, предотвращает гибель гепатоцитов.- Различные диуретики: «Диакарб», «Альдактон», «Лазикс», «Спирикс» и другие. Назначаются для профилактики/лечения асцита.
- Растительные гепатопротекторы («Карсил», «Аллохол») улучшают кишечную моторику и обладают желчегонным эффектом.
- Альбумин — препарат, восполняющий белковый дефицит в крови и нормализующий коллоидное давление.
- Эссенциальные фосфолипиды («Фосфоглив», «Эссенциале») — препараты, что стимулируют рост печеночных клеток, нормализуют углеводный и жировой обмены, восстанавливают «неисправные» фосфолипиды и убирают интоксикацию.
- Противовоспалительные стероидные средства («Преднизолон»). Подобные препараты назначаются в случае аутоиммунной природы цирроза.
- Гепатопротекторные аминокислоты («Орнитин», «Метионин»). Данные средства защищают гепатоциты от повреждений, а также оказывают стимулирующее действие на обменные процессы.
- Препараты противовирусные. «Адефовир» — уничтожает вирус гепатита В, «Пегасис» — проявляет активность в отношении вирусов гепатита В, С, а также усиливает иммунитет), «Рибавирин» — эффективен против вируса гепатита С.
 Кроме медикаментозного лечения, пациент должен соблюдать диету (стол №5). При этом количество употребляемой жидкости следует снизить до 1.5 л за сутки. Также следует соблюдать постельный режим, ведь в горизонтальной позиции повышается фильтрация крови вследствие усиленной работы почек.
Кроме медикаментозного лечения, пациент должен соблюдать диету (стол №5). При этом количество употребляемой жидкости следует снизить до 1.5 л за сутки. Также следует соблюдать постельный режим, ведь в горизонтальной позиции повышается фильтрация крови вследствие усиленной работы почек.
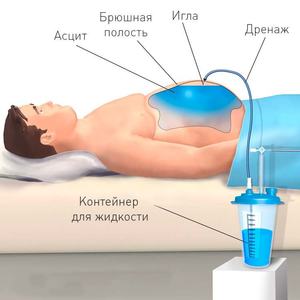
В случаях когда консервативное лечение не приносит нужного эффекта, пациентам показано проведение оперативного вмешательства — лапароцентеза, что заключается в выведении избытка жидкости из брюшной полости при помощи специальной иглы. Как правило, за одну процедуру убирают не более 5л жидкости, так как вероятен риск развития коллапса. Лапароцентез значительно снижает болевые ощущения и улучшает общее самочувствие больного, но при его проведении существует высокая вероятность осложнений.
В крайних случаях пациентам рекомендуется трансплантация пораженного органа.
Диета при асците
 Успешное лечение асцита при циррозе печени невозможно без соблюдения диеты.
Успешное лечение асцита при циррозе печени невозможно без соблюдения диеты.
Изменения ткани печени характеризуется массивным разрастанием и последующим замещением нормальных тканей соединительнотканными образованиями. Деформация и сморщивание органа влечет за собой нарушением его функций. Выживаемость пациентов в этом случае зависит от количества соединительной ткани (рубцов), а также проявлений печеночной недостаточности.
При данной патологии печень неспособна полноценно обезвреживать аллергены и нейтрализовывать токсины, а также поддерживать нормальный обмен веществ и обеспечить организм достаточным количеством энергии (то есть поддерживать оптимальный баланс микроэлементов и витаминов).
При асците печень не способна поддерживать нормальный уровень фосфолипидов, гормонов, желчи, что влечет за собой множество нарушений в организме. А потому, чтобы адекватно вылечивать больных необходима коррекция нарушенных процессов.
Специфика диеты
Как упоминалось выше, успех лечения асцита во многом зависит от соблюдения специального режима питания (диета №5):
 общая калорийность пищи 2500-2900ккал за день;
общая калорийность пищи 2500-2900ккал за день;- существенное ограничение жирных, соленых, жареных, острых блюд;
- исключение из меню блюд, что стимулируют выработку пищеварительных соков (ферментов);
- ежедневное потребление белка — не меньше 30 граммов;
- допускается употребление мяса с небольшими прожилками жира;
- разрешено употребление овощей (грубая клетчатка), а при обострениях — овощей в протертом виде;
- рекомендуется дробное (4-5 раз за день) питание с существенным ограничением соли;
- суточное потребление жидкости — не меньше 1.5 литра;
- в среднем за сутки больной должен употреблять: жира — 70 граммов, белка — 100 граммов, углеводов — 450 граммов.
При данной патологии больному предписаны супы вегетарианские с овощами, крупами, макаронными изделиями, нежирная рыба, подсушенный хлеб, полувязкие каши из овсяной, манной, гречневой, рисовой круп, говядина, мясо кролика, печенье, курица.
Разрешены и молочные продукты, однако они должны быть обезжиренными. Следует ограничить прием цельного молока. Количество потребляемого сливочного масла не должно превышать 30 граммов за сутки, а растительного — не больше 15 граммов.
Капусту цветную, кабачки, тыкву, картофель, свеклу можно употреблять лишь в проваренном либо тушеном виде. Из фруктов разрешен прием лишь:
- запеченных яблок;
- компотов (фруктово-ягодных);
- муссов;
- бананов (свежих);
- киселей.
Какие продукты следует исключить из рациона?
Итак, при данной патологии запрещены:
 колбасы, консервы мясные;
колбасы, консервы мясные;- газированные напитки;
- бульоны грибные;
- какао и кофе;
- субпродукты, сало;
- алкоголь;
- молоко, сыры острые;
- конфеты;
- бобовые;
- изделия кондитерские;
- яйца жареные;
- майонез, соусы, кетчуп;
- чеснок, шпинат, капуста белокочанная, сельдерей, перец сладкий, щавель;
- шоколад;
- грибы (в любом виде);
- горчица;
- соленья овощные, маринады;
- соки из груш, яблок, винограда.
Примерное меню для пациентов, страдающих циррозом печени с асцитом
Завтрак: омлет, приготовленный на пару с добавлением говядины либо нежирной рыбы, чай, печенье галетное либо каша овсяная, чай, творог, сухари.
Обед: суп картофельный, макароны, котлета и компот сливово-яблочный либо вегетарианский суп, рис, курица.
Полдник: банан свежий, творог, яблоко запеченное.
Ужин: салат, рыба отварная, кефир.
Следует помнить, что лечебная диета в этом случае предусматривает варенные либо запеченные блюда, а потому пациентам с подобной патологией лучше обзавестись пароваркой.
Originally posted 2017-12-21 09:33:16.
Внимание, только СЕГОДНЯ!