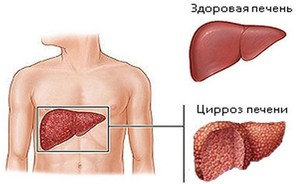
 Цирроз печени относится к хроническим заболеваниям. При нем развивается дистрофия клеток печени, прогрессирующее разрастание соединительной ткани и поражение паренхимы. Разрушение печени имеет очаговое распространение, обуславливающее перестройку сосудистой системы и развитие недостаточности. Цирроз отличается от фиброза тем, что при втором заболевании разрастается только соединительная ткань в виде локальных очагов (абсцессов, некротических областей, гранулем, инфильтратов).
Цирроз печени относится к хроническим заболеваниям. При нем развивается дистрофия клеток печени, прогрессирующее разрастание соединительной ткани и поражение паренхимы. Разрушение печени имеет очаговое распространение, обуславливающее перестройку сосудистой системы и развитие недостаточности. Цирроз отличается от фиброза тем, что при втором заболевании разрастается только соединительная ткань в виде локальных очагов (абсцессов, некротических областей, гранулем, инфильтратов).
Этиология заболевания
Значение для развития цирроза имеет вирусный гепатит. Непосредственное прогрессирование цирроза наблюдается не только в стадии хронического гепатита, но и в случае рецидивирующих и при затяжных формах вирусного гепатита. Начало цирроза могут спровоцировать и другие факторы:
- токсическое отравление организма (тринитротолуолом, четыреххлористым углеродом) или бесконтрольный прием медикаментов (сульфаниламидных средств, солей золота и других);
- хронические воспаления протоков желчного пузыря, в частности, внутрипеченочных протоков после холангиогепатита;
- дискенезия желчных протоков и желчнокаменная болезнь, ведущая к застою желчи;
- дефицит в пище витаминов и белков, ведущий к развитию алиментарной недостаточности;
- белковое и витаминное голодание эндогенного характера, развивающееся после энтероколита и энтерита;
- употребление алкоголя, особенно суррогатов, которые усиливают все вышеперечисленные факторы и выступают гепатотоксическим веществом;
- токсикологическое состояние, возникающее при диффузных болезнях соединительной почечной ткани.
Патоморфологическая классификация
Единой классификации не выработано до сих пор. Применяется Кубинское разделение с различными модификациями с 1956 года. Согласно этой классификации выделяют три основных вида цирроза печени:
- портальный;
- постнекротический;
- билиарный (холестатический).
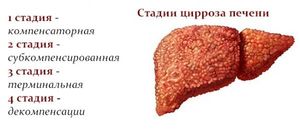
 Помимо этих форм, различают смешанный вид, и цирроз, вызванный болезнями обмена веществ в организме (болезнь Вильсона — Коновалова, гемохроматоз). В развитии и течении болезни выделяют три стадии:
Помимо этих форм, различают смешанный вид, и цирроз, вызванный болезнями обмена веществ в организме (болезнь Вильсона — Коновалова, гемохроматоз). В развитии и течении болезни выделяют три стадии:
- начальную;
- сформированного цирроза;
- дистрофическую конечную.
Помимо этого, существует условное подразделение на формы:
- функциональная компенсация. Означает удовлетворительное состояние пациента; анализы и пробы печени показывают нормальные или немного отклоненные показатели;
- недостаточность работы печени, выражающейся в легкой, средней и тяжелой (гепатаргия) степени.
Описание основных видов циррозных изменений
Протекание заболевания напрямую зависит от патогенеза и этиологии и выражается различными проявлениями.
Портальный цирроз
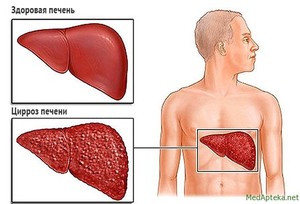 Характеризуется уменьшением органа в последней стадии до 900 г, который в начальной стадии болезни может быть увеличен. Поверхность печени мелкозернистая из-за разрастания замещающей ткани вокруг разветвленных сосудов внутрипеченочной воротной вены. Печеночные дольки изменяют форму, формируются псевдодольки, становится больше число ложных желчных протоков в межузловой строме.
Характеризуется уменьшением органа в последней стадии до 900 г, который в начальной стадии болезни может быть увеличен. Поверхность печени мелкозернистая из-за разрастания замещающей ткани вокруг разветвленных сосудов внутрипеченочной воротной вены. Печеночные дольки изменяют форму, формируются псевдодольки, становится больше число ложных желчных протоков в межузловой строме.
Замещающая ткань развивается в форме перегородок, отделяющих почечные дольки от соединений их с протоками желчного пузыря. Портальная гипертензия возникает на последних стадиях цирроза, при этом из воротной вены отток крови становится невозможным и местом локализации становится система внутрипеченочных разветвлений. Из-за этого развиваются варикозные расширения вен желудка, кишечника, возникают отеки внутренних органов.
На животе отмечаются набухшие вены с узлами, надавливая пальцем на вену, определяют ток крови, который направлен от центра живота вверх к груди. Асцит развивается из-за невозможности или нарушения оттока крови из системы воротной вены. Если отеки незначительные, то можно прощупать увеличенную печень и селезенку. Но если происходит уменьшение объема печени, то ее прощупать трудно. Появляется анемия, признаки недостатка витаминов В и, А эндогенного характера.
Третий период отличает резкое похудение пациента, но при этом живот резко увеличен. Иногда в финальной стадии проявления асцита исчезают или уменьшаются. При тяжелом поражении печени может наступить недостаточность, желтуха, кома, затем следует смерть больного. Летальный исход может наступить по причине интеркуррентных болезней, кровотечений из внутренних вен. Длительность заболевания иногда продолжается до 10−12 лет.
Постнекротическая форма
Для нее характерно неравномерное развитие замещающей ткани в некрозных очагах, отчего в начале болезни печень имеет увеличенный объем и бугристую поверхность. Заболевание печени в этой форме носит циклический характер по принципу рецидивирующего, на фоне перешедшего в хроническую стадию вирусного гепатита. Иногда при тяжелой форме вирусного гепатита (гиперплазии узелкового характера Маршана) развивается подострый вид постнекротического цирроза.
Неизменная ткань печени сохраняется в промежутках между регенератами (сформировавшимися узлами), различают некротические очаги и дистрофию дегенеративных клеток, между узлами локализуется строма, подверженная коллагенизации. Некротические области впоследствии также зарастают соединительной тканью, отмечаются воспалительные процессы.
Холестатический билиарный синдром
 Возникает после длительно текущего холангита или при длительных застойных явлениях желчи. Орган увеличен, имеет часто зеленый цвет, сморщивание наблюдается в конечной стадии, в остальное время отмечается гладкость поверхности. Соединительная ткань разрастается обширно вдоль желчных протоков внутри долек и между дольками, узелки развиты мало.
Возникает после длительно текущего холангита или при длительных застойных явлениях желчи. Орган увеличен, имеет часто зеленый цвет, сморщивание наблюдается в конечной стадии, в остальное время отмечается гладкость поверхности. Соединительная ткань разрастается обширно вдоль желчных протоков внутри долек и между дольками, узелки развиты мало.
В картине печени отмечаются переполненные желчью протоки и капилляры, местами присутствуют прободения, на их месте возникают желчные разливы. К течению болезни присоединяется воспаление желчных протоков и сосудов лимфы. В дальнейшем нарастает развитие регенеративных узлов и разделение долек на отдельные участки.
Некоторые научные деятели определяют билиарный цирроз, как болезнь аутоагрессивного характера, что связывают с измененной реакцией генетического происхождения на различные возбудители. Для билиарной формы заболевания характерно постоянное изменение в процессе выделения желчи, поэтому воспаляются желчные протоки с поднятием температуры тела до критических показателей.
Часто заболевание сопровождается зудом кожи на спине и груди в области проекции печени. Боль возникает в подреберной области, временами острая, распространяется вверх и вправо. В случае желтушного оттенка кожи можно наблюдать области коричневого пигмента на шее или вокруг сосков. Иногда дефицит желчи в кишечнике и желудке ведет к дистрофии костной ткани, вызывающей боль, чаще такая дегенерация заканчивается остеопорозом ребер, костей таза, приводящих к переломам.
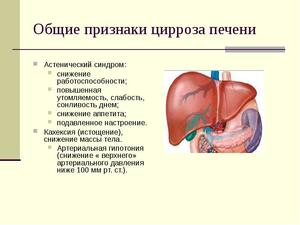
Общие симптомы цирроза печени
Клинические проявления всех форм заболевания отличаются некоторым сходством. Развитие болезни чаще всего проходит медленно, стремительное течение встречается нечасто. Общие проявления отличаются такими характеристиками:
- из-за нарушения работы печени происходит изменение показателей белка (гипоальбуминемия, гипопротеиномия, гипергаммаглобулинемия), холестерина;
- уменьшается в крови уровень протромбина, изменяется течение гликемической кривой после глюкозной нагрузки;
 частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;
частым симптомом служит увеличение селезенки, присоединяется лейкопения, анемия, тромбоцитопения;- отмечаются в некоторых случаях поражения поджелудочной железы и изменения в ее работе;
- отмечается слабость, снижение работоспособности;
- отсутствует аппетит, проявляется тошнота и рвота, чувство переполненности желудка, тяжесть в правом подреберье, нерезкая боль в этой области, изменение стула;
- беспокоит зуд кожи, кровотечения из носа, геморроидальные, часто бывает рвота с кровью;
- снижение качества зрения в сумерки и ночью;
- периодические повышения температуры тела;
- с развитием болезни все чаще отсутствует аппетит;
- цвет кожи становится сероватый, иногда желтушный, на ней появляются сосудистые звездочки, характерные для цирроза;
- наблюдается гиперемия ладоней и пальцы могут принять форму бочонков;
- асцит развивается в половине случаев заболевания;
- вздутие живота, метеоризм;
- вначале увеличенная печень при дальнейшем течении становится меньше;
- расширение подкожных вен видно в виде узлов на боковой поверхности живота справа, иногда узлы возникают на прямокишечных венах, нижних вен пищевода, на участке кардиального желудочного отдела, при разрыве могут возникнуть опасные для жизни кровотечения.
Лечится ли цирроз печени?
Общие методы при диагностировании цирроза любой формы похожи между собой. Во время острого периода болезни выполняют рекомендации постельного режима, лучше всего в стационаре. Для питания используют диету № 5. Рацион включает полноценные белки, около 100−120 г в день, при этом мясо не должно быть жирным, берут курятину, телятину или кролика, а яйца допускается есть одно в сутки. Обязательно включен творог, разрешается небольшое количество растительных жиров от 60 до 70 г и сливочное масло, которое кладут в готовые блюда.
Лечение с помощью медикаментов
Для терапии при не обостренном циррозе печени применяют лекарственные препараты, изготовленные из печени (сирепар, витогепат), используют липоевую и глютаминовую кислоту, рибоксин, Лив 52, силибор, эссенциале, легален. Последним в списке медикаментов приписывают гепатопротекторные качества.
 Эффективно вылечивает витаминная терапия в комплексе, для поддержания печени и всего организма требуется аскорбинка, рибофлавин, цианокабаламин, ретинол, викасол. Препараты принимают внутрь или вводят парентерально. Применяют эуфиллин для улучшения снабжения печени кровью и слабого мочегонного эффекта.
Эффективно вылечивает витаминная терапия в комплексе, для поддержания печени и всего организма требуется аскорбинка, рибофлавин, цианокабаламин, ретинол, викасол. Препараты принимают внутрь или вводят парентерально. Применяют эуфиллин для улучшения снабжения печени кровью и слабого мочегонного эффекта.
Цирроз печени излечим или нет, определяют в зависимости от степени поражения. Если имеется ранняя стадия, то с помощью специальных препаратов останавливают разрушительное действие вредных факторов. Но часто алкоголь становится тем самым фактором, который убрать из своей жизни пациент не в силах. Естественно, такое отношение к своему организму закончится печально, излечить печень не представляется возможным.
Какие назначают препараты
Для лечения жировой дистрофии, чтобы восстанавливать поврежденную ткань, особенно полезны липотропные средства:
- липоевая кислота по 0,02 г трижды в сутки;
- хлорид холина с изотоническим раствором хлорида натрия или глюкозы капельно или внутрь по чайной ложке;
- метионин по 0,3 г трижды в сутки, следует применять осторожно из-за токсичности.
Гормональные препараты назначают в ранних стадиях гепатита в хроническом проявлении и циррозе печени с явными признаками гемолитической анемии и при биллиарном циррозе в первой стадии. Используют кортизон, преднизолон, триамциналон, дексаметазон. Гормональные средства употребляют одновременно с хлоридом калия.
Активная форма гепатита требует небольших норм иммунодепрессивных препаратов (меркаптопурин, азатиоприн, пеницилламин при билиарной форме). Присоединение инфекционного заражения лечат антибиотиками с параллельным дуоденальным зондированием, используют желчегонные препараты.
Зуд кожи облегчают антигистаминными медикаментами (димедрол, супрастин, холестирамин, никотиновая кислота, внутривенно раствор новокаина). Помогает растирание лимоном, ментолом на спирту, проведение ванн перед сном.
 Асцит и отеки уменьшают ограничением соли и питья, для лечения назначают спиронолактон, прогестерон, диуретики (фуросемид, дихлотиазид). Делают операции в необходимых случаях (порткавальный анастомоз, оментопексию). В качестве физиотерапии используют ультразвук на участок над печенью, диатермию, ионофорез с двух полюсов с сульфатом магния, индуктотермию.
Асцит и отеки уменьшают ограничением соли и питья, для лечения назначают спиронолактон, прогестерон, диуретики (фуросемид, дихлотиазид). Делают операции в необходимых случаях (порткавальный анастомоз, оментопексию). В качестве физиотерапии используют ультразвук на участок над печенью, диатермию, ионофорез с двух полюсов с сульфатом магния, индуктотермию.
Профилактика
Меры заключаются в своевременном лечении гепатитов, особенно вирусных, направление на легкий труд после перенесенного заболевания. Внимание уделяется здоровому образу жизни без употребления алкоголя или с небольшими дозами во время праздничных застолий, отказ от курения. Здоровье печени зависит от своевременного поступления качественных продуктов питания, богатых на витамины, минералы и полноценные белки.
Originally posted 2017-12-21 09:33:22.
Внимание, только СЕГОДНЯ!