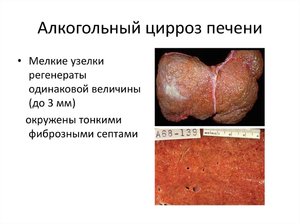
 Болезнь цирроз печени — это патологическое состояние печени, сопровождающееся фиброзом. Фиброз (разрастание соединительной ткани) в печени делится на четыре разных этапа. Фиброзная стадия I-III включает в себя увеличенное хранилище соединительной ткани с ловушками в портальных зонах (этап II) и, в конечном счете, соединительные тканевые мосты между порт-зонами (этап III). Этап IV включает развитый цирроз с узелками, окруженными соединительной тканью. Малые узелки (< 3 мм ) называются микронодулярным циррозом и наиболее распространены. Регенерация может привести к росту их размеров до> 3 мм , называемому макромономулярным циррозом.
Болезнь цирроз печени — это патологическое состояние печени, сопровождающееся фиброзом. Фиброз (разрастание соединительной ткани) в печени делится на четыре разных этапа. Фиброзная стадия I-III включает в себя увеличенное хранилище соединительной ткани с ловушками в портальных зонах (этап II) и, в конечном счете, соединительные тканевые мосты между порт-зонами (этап III). Этап IV включает развитый цирроз с узелками, окруженными соединительной тканью. Малые узелки (< 3 мм ) называются микронодулярным циррозом и наиболее распространены. Регенерация может привести к росту их размеров до> 3 мм , называемому макромономулярным циррозом.
Изменения включают всю печень, но они могут быть неравномерно распределены, потому что цирроз можно упустить в 15% случаев биопсии печени (так называемая ошибка выборки). Точная распространенность цирроза в России неизвестна, поскольку заболевание часто симптоматично и иногда диагностируется только во время вскрытия. Цирроз печени — это смертельно, болезнь в конечном счете приводит к раку и смерти. Смертность из-за цирроза печени или хронической печеночной недостаточности составляет примерно 9/100 000 жителей для мужчин и 5/100 000 жителей для женщин.
Часто пациенты задаются вопросом: цирроз печени это рак или нет? Несмотря на схожесть симптомов это разные опасные заболевания, приводящие к смерти.
Патогенез
 В случае хронического повреждения клеток, например, из-за длительного воспаления, цитокины высвобождаются из лимфоцитов и клеток Купфера (макрофаги печени). Цитокины активируют звездчатые клетки печени, которые превращаются в миофибробласты, образуя коллаген. Синтез тканей отличается одновременным разложением. В случае хронического повреждения клеток преобладает формация, приводящая к фиброзу.
В случае хронического повреждения клеток, например, из-за длительного воспаления, цитокины высвобождаются из лимфоцитов и клеток Купфера (макрофаги печени). Цитокины активируют звездчатые клетки печени, которые превращаются в миофибробласты, образуя коллаген. Синтез тканей отличается одновременным разложением. В случае хронического повреждения клеток преобладает формация, приводящая к фиброзу.
Ткань может уменьшаться после успешного лечения аутоиммунного гепатита, гемохроматоза и гепатита С. Продолжение роста соединительной ткани может привести к циррозу и началу портальной гипертензии. Портальная гипертензия измеряется как градиент давления между синусоидами и венами печени (печеночный градиент давления венозности, HVPG). Для измерения HVPG требуется катетеризация гепатита. Когда градиент давления между портами (синусоидами) и печеночной веной достигает более 10 мм рт. ст., существует риск не специфичности.
Другими осложнениями портальной гипертензии являются асцит, увеличение селезенки с тромбоцитопенией и печеночной энцефалопатией (из-за встряхивания азотистой крови из кишечника в печень). При энцефалопатии страдает мозг, нарушаются психические и неврологические процессы. Цирроз первоначально компенсируется (бессимптомно). Декомпенсированный цирроз включает в себя появление асцита, печеночной энцефалопатии или кровотечения из варикоза. Это происходит ежегодно у 5-7% пациентов с компенсированным циррозом.
При декомпенсированном циррозе биохимический синтез уменьшается, что отражается в увеличении B-PK (INR) и снижении S-альбумина. Нарушение кишечного барьера, нарушение функции макрофага и снижение синтеза комплемента увеличивает распространение инфекции. Низкий S-альбумин, желудочно-кишечные кровотечения и эндоскопия повышают риск заражения.
 Декомпенсированный цирроз печени приводит к снижению иммунной системы и к передовому циррозу, повторяющимся бактериальным инфекциям, которые могут возникать спонтанно, например, спонтанному бактериальному перитониту при асците. Цирроз с холестазом может привести к мальабсорбции жира, дефициту витамина D и остеопорозу. Измененный метаболизм гормонов в печени вызывает гинекомастию и гипогонадизм. Хроническая регенерация и повреждение клеток повышают риск развития гепатоцеллюлярного рака.
Декомпенсированный цирроз печени приводит к снижению иммунной системы и к передовому циррозу, повторяющимся бактериальным инфекциям, которые могут возникать спонтанно, например, спонтанному бактериальному перитониту при асците. Цирроз с холестазом может привести к мальабсорбции жира, дефициту витамина D и остеопорозу. Измененный метаболизм гормонов в печени вызывает гинекомастию и гипогонадизм. Хроническая регенерация и повреждение клеток повышают риск развития гепатоцеллюлярного рака.
Декомпенсированный цирроз — это катаболическое состояние, которое приводит к уменьшению мышечной массы, снижению веса и усталости. Увеличение портального давления приводит к высвобождению сосудорасширяющих средств, включая NO (оксид азота), который вызывает артериальную вазодилатацию в артерии нервов и системную циркуляцию с последующим уменьшением эффективного объема артериальной крови. Это приводит к компенсаторному высвобождению вазоконстрикторов из ренин-ангиотензиновой системы и симпатической нервной системы, а также к увеличению уровней антидиуретического гормона (ADH).
Результатом является сохранение соли и воды, что способствует развитию асцита и, в конечном счете, растворению гипонатриемии и гепатерального синдрома.
Осложнения цирроза печени
Отчего бывает цирроз печени
 Хроническая токсичность печени: алкогольное заболевание печени, часто алкоголь-стеатогепатит (ASH); некоторые лекарства (например, метотрексат)
Хроническая токсичность печени: алкогольное заболевание печени, часто алкоголь-стеатогепатит (ASH); некоторые лекарства (например, метотрексат)- Хронический вирусный гепатит: хронический гепатит В и С
- Аутоиммунное заболевание печени: аутоиммунный гепатит, первичный билиарный холангит (PBC), первичный склерозирующий холангит (PSC)
- Метаболическая болезнь печени: неалкогольный гепатит (NASH), наследственный гемохроматоз, дефицит антитрипсина Альфа-1, болезнь Вильсона
- Циркулирующий эффект: синдром Будды Киарис (тромбоз вен), хроническая сердечная недостаточность
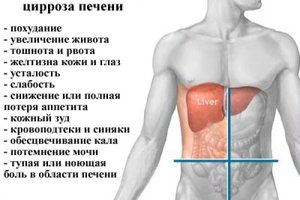
Симптомы и клиническая картина
Декомпенсированный цирроз
- Желудочно-кишечные кровотечения (варикоз, портальная гипертензивная гастропатия)
- Асцит
- Печеночная энцефалопатия
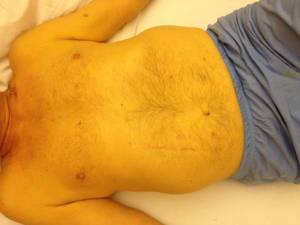
- Итера (нарушение билирубина)
- Периодические бактериальные инфекции
- Повышенная склонность к кровотечению (увеличение B-PK (INR), тромбоцитопения)
- Повышенный риск тромбоза рвоты (низкий антитромбин, снижение потока в v. Porta)
- Усталость, повышенная потребность во сне
- Зуд (нарушение желчной кислоты)
- Остеопороз
- Уменьшенная мышечная масса, потеря веса (кроме асцита)
- Гепатоцеллюлярный рак (Примечание: повышенный риск даже при компенсированном циррозе)
- Гепатолегочный синдром
- Цирротическая кардиомиопатия
Экстрагепатические проявления
В дополнение к симптомам, связанным с циррозом, больные могут проявлять симптомы, которые являются внепеченочными проявлениями основного заболевания:
 Вирусный гепатит — васкулит, криоглобулинемия
Вирусный гепатит — васкулит, криоглобулинемия- болезнь Вильсона — неврологические симптомы
- Гемохроматоз — совместное расстройство, сердечные заболевания, сахарный диабет
- Аутоиммунная болезнь печени – нарушение суставов, воспалительное заболевание кишечника, заболевание щитовидной железы
- Алкоголь-стеатогепатит — зависимость, хронический панкреатит
- метаболический синдром NASH, сердечно-сосудистые заболевания, диабет типа 2
- Хроническая сердечная недостаточность сердца.
Когда можно заподозрить цирроз?
Можно ли выявить цирроз на ранней стадии и, по возможности, лечить основную причину и принять решение об адекватном наблюдении для предотвращения серьезных осложнений, таких как варикозное кровотечение и гепатоцеллюлярный рак.
Исследование на цирроз необходим, если:
 Хроническое повышение ферментов печени, особенно при таких симптомах, как зуд, усталость, склонность к кровотечениям или рецидивирующие бактериальные инфекции
Хроническое повышение ферментов печени, особенно при таких симптомах, как зуд, усталость, склонность к кровотечениям или рецидивирующие бактериальные инфекции- Пальмара-эритемы или итера в статусе
- Необычная тромбоцитопения, повышенная B-PK (INR) или гипоальбуминемия
- Неясная спленомегалия без каких-либо объяснений
- Начальные проявления асцита
- Поиск фокальности в печени, где есть подозрение на HCC
- Многолетнее потребление алкоголя
- Хронический гепатит B или C с длительной продолжительностью (> 10 лет)
- Геморрой с высокими значениями S-ферритина (> 1000 мкг / л)
- Положительные аутоантитела (ANA, гладкие мышцы, митохондрии) в сочетании с патологическими значениями печени
Расследование
Исследование подозреваемого цирроза состоит из двух частей. С одной стороны, этиологическое исследование основной причины, а также исследование цирроза, и если это привело к осложнениям (далее именуемые «этапные исследования»).
Этиологическое исследование
 Точные лекарственные, растительные и алкогольные названия, B-PEth (фосфатидилэтанол)
Точные лекарственные, растительные и алкогольные названия, B-PEth (фосфатидилэтанол)- Серология гепатита (хронический гепатит В и С)
- Антитела к ядрам клеток (ANA), гладкие мышцы и митохондрии (аутоиммунная болезнь печени)
- S-IgG, S-IgM (аутоиммунная болезнь печени)
- S-ферритин и насыщение S-трансферрина (наследственный гемохроматоз)
- Антитрипсин S-альфа-1 (дефицит антитрипсина Альфа-1)
- fP-глюкоза, BMI, S-триглицериды (NASH)
- У пациентов <40 лет: S-церулоплазмин (возможно, дополненный dU-меди) (Mb Wilson)
- В случае подозрения на кровообращение генов: УЗИ, эхокардиография
- В случае неясной этиологии, а также для диагностики аутоиммунного гепатита или NASH: биопсия печени
Этапы обследования
- УЗИ живота (оценка нарушений и контура печени, шунтар, увеличение селезенки, асцит, фокальность печени)
- Эластография (Фиброскан) (значение выше 14 кПа обычно указывает на цирроз, а значение> 20 кПа указывает на портальную гипертензию)
- Гастроскопия (оценка ветряной эзофаги, портальной гипертензивной гастропатии)
- Биопсия печени (необязательно проводить четкие радиологические или клинические признаки декомпенсированного цирроза). Биопсия помогает отличить у больного цирроз печени от рака.
Возможное дополнительное диагностирование цирроза
 Измерение плотности костной ткани в случае холестатической болезни (для исключения остеопороза)
Измерение плотности костной ткани в случае холестатической болезни (для исключения остеопороза)- Консультация диетолога (при уменьшенной мышечной массе)
- Консультация нарколога (в случае подозрения на употребление алкоголя / другое злоупотребление)
- Оценка состояния зубов у стоматолога (в случае синдрома сикки)
- Прогноз MELD (оценка выраженности фиброза)
Диагностика
Декомпенсированный цирроз диагностируется на основе симптомов, радиологические данные, клинические и лабораторные параметров образцов (нерегулярные эхогенности, шунты, селезеночное расширение, асцит, снижение S-альбумин, крови В отношении (INR) и билирубин, варикозное расширение вен пищевода, хроническое заболевание печени). Этим больным не требуется биопсия печени.
Важно провести этиологическое исследование и выявить стадию, как указано выше. Компенсированный цирроз диагностируется с биопсией печени или эластографией. При биопсии печени важно получить достаточное количество материала, чтобы минимизировать ошибку выборки. Ошибка выборки особенно высока при холестатической болезни печени.
Переходная эластография (Фиброскан) может заменить биопсию печени для диагностики компенсированного цирроза печени. С эластичностью жесткость печени измеряется ультразвуковым зондом, который пропускает низкочастотную вибрационную волну через печень. Метод может отличить больных циррозом с относительно высоким уровнем безопасности. Этот метод не является надежным при остром гепатите, холестазе или сердечной недостаточности. Больной должен поститься не менее чем за два часа до осмотра.
Пределы цирроза различаются между различными этиологическими диагнозами, но обычно составляют около 14 кПа. Наивысшая точность наблюдается при гепатите С. Значение выше 20 кПа указывает на портальную гипертензию и вызывает гастроскопию для скрининга сортов пищевода.
Чем опасен цирроз печени
 У пациентов с компенсированным циррозом средняя выживаемость составляет 9 лет и более 12 лет, если они остаются на компенсированной стадии. Пятилетняя выживаемость компенсированного цирроза составляет 75%, а при декомпенсированном циррозе — 25%. Наихудшая выживаемость у пациентов с циррозом и варикозным кровотечением, за которыми следует асцит (последний имеет 1-летнюю смертность 20%). Цирротики с варисером, которые никогда не кровоточат, имеют смертность в течение 1 года только 3,4%.
У пациентов с компенсированным циррозом средняя выживаемость составляет 9 лет и более 12 лет, если они остаются на компенсированной стадии. Пятилетняя выживаемость компенсированного цирроза составляет 75%, а при декомпенсированном циррозе — 25%. Наихудшая выживаемость у пациентов с циррозом и варикозным кровотечением, за которыми следует асцит (последний имеет 1-летнюю смертность 20%). Цирротики с варисером, которые никогда не кровоточат, имеют смертность в течение 1 года только 3,4%.
Таким образом, вы можете жить с компенсированным циррозом в течение многих лет, прежде чем появятся признаки декомпенсации. Поскольку существует повышенный риск развития ГЦК (гепатоцеллюлярный рак) даже при компенсированном циррозе, первым признаком цирроза может быть опухоль в печени. Небольшой ГЦК может быть обнаружен на ранней стадии путем регулярных ультразвуковых обследований пациентов с циррозом печени (мониторинг или наблюдение).
MELD (оценка выраженности фиброза)
Краткосрочный инструмент для выживания (месяцы) — это модель конечной стадии заболевания печени (MELD) с использованием лабораторных параметров (билирубина, INR и креатинина сыворотки). Он используется для оценки необходимости трансплантации печени. 3-месячная выживаемость составляет> 90% при счете MELD 20, 60% выживаемости при счете MELD 30 и только 10% при счете 40 MELD.
Формула для MELD составляет: = 9,57 x log e (креатинин mg / dL *) + 3,78 x log e (билирубин мг / дл **) + 11,20 x log e (INR) + 6,4 * Креатинин 1 мг / дл = 88,4 мкмоль / л. ** Билирубин: 1 мг / дл = 17,1 мкмоль / л Калькуляторы Meld в Интернете облегчают вычисление MELD.
HVPG
Печеночный венозный градиент давления (HVPG) может прогнозировать риск декомпенсации. HVPG> 10 мм рт. ст. Увеличивает риск развития заболеваний пищевода, и риск варикозного кровотечения наблюдается при HVPG> 12 мм рт. Метод требует детекции печени и измерения давления.
ICG
ICG — обследование измеряет способность печени устранять индоцианиновую зелень и зависит от притока крови к функции печени и печени. Тест используется для оценки резерва печени для хирургии резекции.
Лечение
 Заболевания пищеварения. Пропранолол (Inderal, первоначально 20 мг х 1-2 п.о.) назначается как акушерская и крупномасштабная профилактика кровотечения. Исключить блок AV с ЭКГ перед началом лечения. Доза постепенно увеличивается. Если пациент неспособен переносить пропранолол, начинается профилактическая эндоскопическая лигатура.
Заболевания пищеварения. Пропранолол (Inderal, первоначально 20 мг х 1-2 п.о.) назначается как акушерская и крупномасштабная профилактика кровотечения. Исключить блок AV с ЭКГ перед началом лечения. Доза постепенно увеличивается. Если пациент неспособен переносить пропранолол, начинается профилактическая эндоскопическая лигатура.- Асцит. Солевое ограничение, фуросемид (Furix) 40 мг / день п.о. и спиронолактон (Aldactone) 100 мг / день п.о. в сочетании. Следуйте S-креатинину и S-калия. При необходимости дозы можно медленно титровать, но никогда не более 160 мг фуросемида и 400 мг спиронолактона в день. Огнеупорный асцит лечат повторенными абдоминальными пункциями и инфузией альбумина. В отдельных случаях можно рассматривать трансъюгулярный внутрипеченочный постсистемный шунт (TIPS). Низкий S-Na обрабатывают флюидным ограничением. Не дайте хлориду натрия пациенту с циррозом и асцитом.
- Энцефалопатия. Лактулозу дозируют так, чтобы у пациента было два полутвердых стула в день. При тяжелой энцефалопатии добавление метронидазола (флагила) может составлять 200-400 мг х 2 п.о. дают в течение (1-2 недель). Рифаксимин (Xifaxan) 550 мг х 2 представляет собой нерастворимый антибиотик с рецидивирующим ОН, который можно вводить в течение длительного периода (6 месяцев). Избегайте бензодиазепинов, поскольку они могут вызвать энцефалопатию.
- Инфекции. Примите стоматологические меры в случае плохого состояния зубов. Будьте свободны от антибиотиков при обнаруженных инфекциях (например, UVI, бронхитах) и предоставьте профилактику инфекций в терапевтических процедурах и всегда при кровотечениях в желудочно-кишечном тракте. Острый вирусный гепатит может угрожать жизни с нарушенной функцией печени. Поэтому пациенты должны быть вакцинированы против гепатита А и В.
- Повышенная склонность к кровотечению. Пациенты могут развить мальабсорбцию жира и уменьшить абсорбцию жирорастворимых витаминов. В случае повышенного B-PK (INR) и повышенного билирубина может быть проверено добавление витамина K фитоменадиона (Konakion 10 мг x 1 p.o. или i.v). Препараты НПВП и ASA противопоказаны при декомпенсированном циррозе.
- Зуд. В первом случае тестируют холестирамин (Questran 4 g x 1-2 p.o.), во втором налтрексон или рифампицин (Rimactan). Revia и Rimactan следует применять с осторожностью при печеночной недостаточности. Антигистамины обладают только седативным эффектом.
- Остеопороз. Пациенты с холестатическим заболеванием печени или во время лечения кортизоном подвергаются повышенному риску развития остеопороза. Лечение остеопороза положено обычным способом. Принимать лекарства с добавками кальция и витамина D.
- Плохой аппетит. У больного циррозом повышенный спрос на энергию. Недоедание является распространенным явлением и может быть трудно диагностировать из-за асцита и отека. Диетолог должен быть подключен и рассчитывается диета, если требуется. Белки с пониженной диетой не следует назначать даже при печеночной энцефалопатии, поскольку это приводит к выраженному катаболизму.
- Боль. При легкой боли парацетамол (Alvedon) дается в уменьшенной дозе. Компенсированный цирроз обычно переносит парацетамол в нормальной дозе, но если лечение дается в течение более длительного периода времени, дозу следует уменьшить до 2 г в день для предупреждения побочных эффектов. Декомпенсированные цирротики могут принимать 1- 2 г парацетамола в день в качестве неотложной помощи, но следует избегать длительного лечения. В дополнение к сильной боли, трамадол (Традолан) или морфин можно вводить, однако, в уменьшенной дозе. Препараты НПВП и ASA противопоказаны при декомпенсированном циррозе.
В случае декомпенсированного цирроза (MELD> 15) и признаков прогрессирующего заболевания печени, несмотря на все оптимальные процедуры лечения, следует рассмотреть трансплантацию печени.
Originally posted 2017-12-21 14:13:51.
Внимание, только СЕГОДНЯ!